Cuộc chạy đua với 'tử thần'
Vừa qua, Khoa Cấp cứu – Bệnh viện Sản Nhi tỉnh Ninh Bình tiếp nhận bệnh nhân H.T.H. (33 tuổi, trú tại huyện Ý Yên, tỉnh Nam Định cũ) trong tình trạng hết sức nguy kịch. Khi nhập viện, sản phụ có biểu hiện đau bụng dữ dội, chóng mặt, lơ mơ, da xanh tái, tay chân lạnh, mạch quay yếu, đặc biệt huyết áp không đo được, đây là một trong những dấu hiệu điển hình của sốc mất máu cấp.
Siêu âm ổ bụng ngay tại giường ghi nhận lượng dịch tự do lớn, giúp các bác sĩ nhanh chóng xác định nguyên nhân là vỡ khối chửa ngoài tử cung gây xuất huyết ồ ạt. Chỉ trong thời gian ngắn, bệnh nhân rơi vào hôn mê sâu, tính mạng đứng trước ranh giới mong manh.

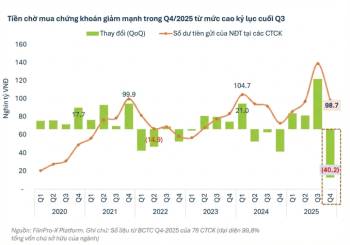
Niềm vui của các sĩ sau ca phẫu thuật thành công cho chị H.
Nhận định đây là ca bệnh tối khẩn cấp, bệnh viện lập tức kích hoạt quy trình báo động đỏ nội viện. Các ê kíp từ Khoa Phụ ngoại – Kế hoạch hóa gia đình, Khoa Hồi sức tích cực – Chống độc và Khoa Gây mê – Hồi sức nhanh chóng có mặt, tiến hành hội chẩn liên chuyên khoa để triển khai phương án cấp cứu và phẫu thuật khẩn.
Theo BS.CKII Trịnh Công Doanh (Trưởng khoa Phụ ngoại – Kế hoạch hóa gia đình) nhận định: "Bệnh nhân bị thai ngoài tử cung vỡ gây chảy máu trong ổ bụng ồ ạt. Nếu không can thiệp phẫu thuật ngay lập tức để cầm máu, nguy cơ tử vong là điều khó tránh khỏi".
Khoảnh khắc sản phụ đối mặt nguy kịch
Sau khi giải thích nhanh tình trạng nguy kịch cho thân nhân, kíp trực đã đưa thẳng bệnh nhân vào phòng mổ. Trong quá trình mổ mở thăm dò, các bác sĩ phát hiện trong ổ bụng bệnh nhân có khoảng 2.000ml máu không đông lẫn máu cục. Nguyên nhân là do khối chửa tại vị trí kẽ vòi tử cung bên phải bị vỡ, máu đang phun ra liên tục.
Kíp mổ đã tiến hành kẹp cắt vòi tử cung phải, khẩn trương cầm máu và lau rửa ổ bụng. Song song đó, công tác hồi sức tích cực được triển khai quyết liệt: bệnh nhân được truyền 500ml máu hoàn hồi cùng 2 đơn vị khối hồng cầu ngay trong cuộc mổ. Sau hơn một giờ đồng hồ căng thẳng giành giật sự sống, ca phẫu thuật đã thành công tốt đẹp, các chỉ số sinh tồn của bệnh nhân dần ổn định.
Đến ngày thứ 3 sau mổ, chị H. đã tỉnh táo hoàn toàn, tinh thần ổn định và có thể tự vận động nhẹ nhàng. Dự kiến, chị sẽ được xuất viện trong vài ngày tới.
"Tỉnh dậy mới biết mình còn sống"
Vẫn chưa hết bàng hoàng khi nhớ lại giây phút đối mặt với lằn ranh sinh tử, chị H.T.H chia sẻ, đây là lần mang thai thứ tư của chị. Trước đó, chị đã có hai con sinh thường và từng một lần phải mổ nội soi do chửa ngoài tử cung cách đây 5 năm.
Sáng ngày 5/1, sau khi test nhanh thấy hai vạch nhưng siêu âm chưa thấy thai vào buồng tử cung, chị đột ngột đau bụng dữ dội và lịm đi. "Lúc còn chút nhận thức cuối cùng, tôi đã nghĩ mình không qua khỏi. Tỉnh dậy sau ca phẫu thuật, thấy mình vẫn còn sống, tôi thực sự biết ơn các bác sĩ Bệnh viện Sản Nhi tỉnh Ninh Bình rất nhiều", chị H. xúc động nói.

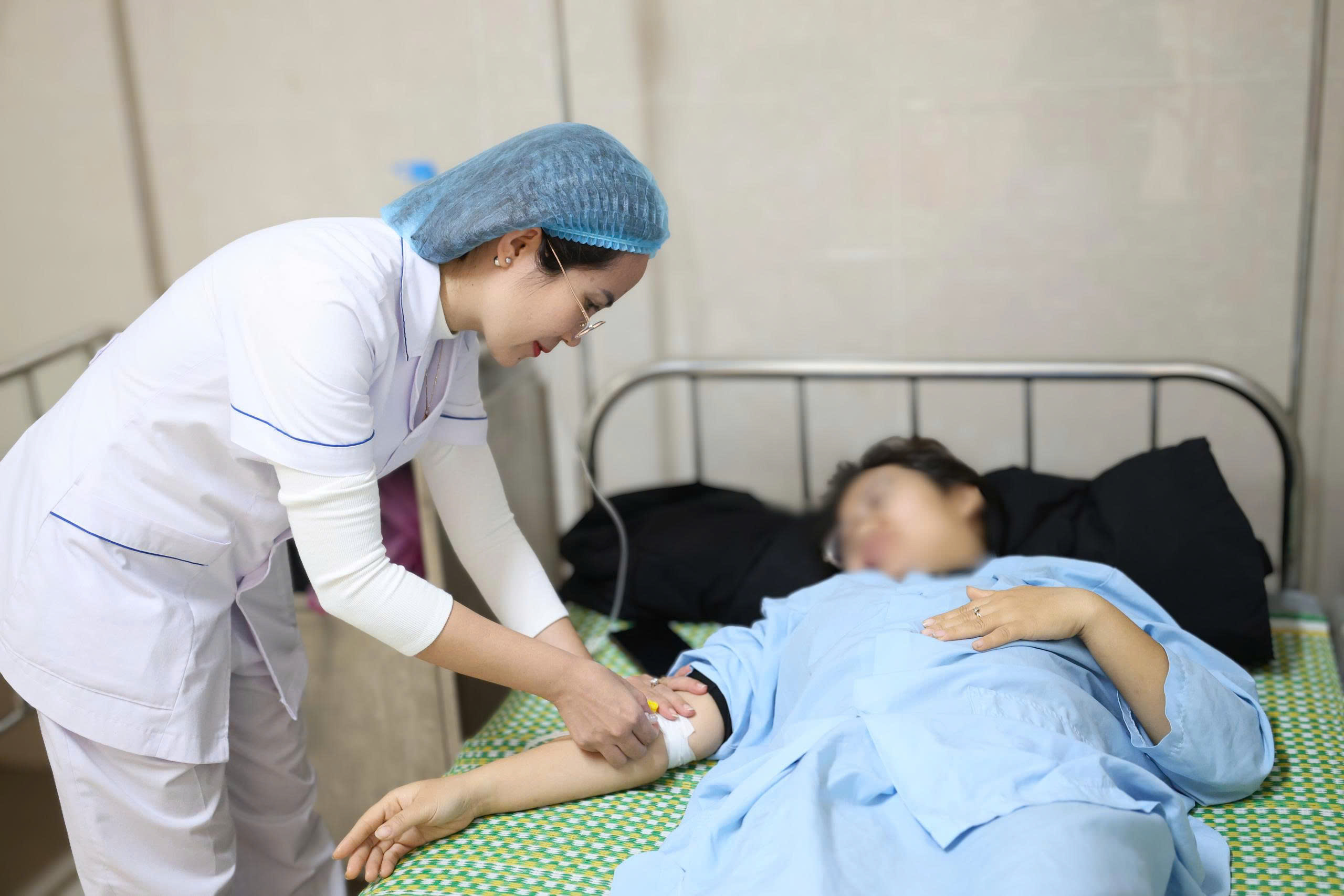
Sau ca phẫu thuật, chị H tiếp tục được các bác sĩ tại bệnh viện thăm khám tận tình và chăm sóc.
Từ trường hợp của chị H., BS.CKII Trịnh Công Doanh khuyến cáo phụ nữ trong độ tuổi sinh đẻ cần đặc biệt lưu ý:
- Theo dõi sát chu kỳ kinh nguyệt: Khi có dấu hiệu trễ kinh hoặc thử que lên hai vạch, cần đến cơ sở y tế chuyên khoa để thăm khám ngay.
- Cảnh giác với các dấu hiệu bất thường: Đau bụng âm ỉ hoặc dữ dội vùng bụng dưới, ra máu âm đạo bất thường là những "tín hiệu báo động" của thai ngoài tử cung.
- Thăm khám định kỳ: Việc phát hiện sớm khối chửa ngoài tử cung giúp bác sĩ có phương án xử trí kịp thời, tránh biến chứng vỡ gây mất máu cấp, bảo vệ sức khỏe và khả năng sinh sản, thậm chí là tính mạng của người bệnh.
Việc xử trí thành công ca bệnh nguy kịch này tiếp tục khẳng định năng lực chuyên môn vững vàng cùng sự phối hợp chặt chẽ, hiệu quả giữa các chuyên khoa tại Bệnh viện Sản Nhi tỉnh Ninh Bình trong công tác cấp cứu sản phụ khoa.
 Bé trai 3,7kg chào đời an toàn sau ca mổ cấp cứu 'nghẹt thở' của các bác sĩ Bệnh viện 19-8
Bé trai 3,7kg chào đời an toàn sau ca mổ cấp cứu 'nghẹt thở' của các bác sĩ Bệnh viện 19-8GĐXH - Tai biến sản khoa là những tình hướng diễn biến nhanh, phức tạp và đe doạ trực tiếp đến tính mạng của mẹ và thai nhi. Trong thực hành sản khoa hiện đại, việc phát hiện sớm và xử trí kịp thời tại cơ sở y tế có năng lực chuyên môn cao là yếu tố then chốt quyết định sự an toàn cho mẹ và bé.